27岁的廖女士已经有一个4岁的儿子,是剖宫产分娩的。今年她又怀孕了,想着可以给儿子填个小弟弟或小妹妹,她和老公分外高兴。可是最近1周,也许是因为她的工作太累了,她的小腹时常感到轻微坠痛,私处也有淋漓出血。
就诊于妇科门诊,付虹医生详细的询问了她的病史,她平素月经规律,32天来一次月经,经期5~7天,经量中等,轻微痛经,既往体健,4年前剖宫产一个健康男孩,没有流产史,然后我给她做了妇科检查及盆腔B超检查、抽血检查。
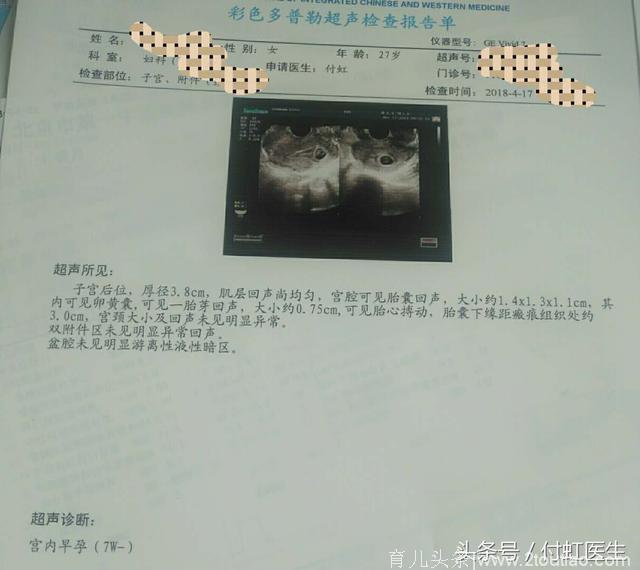
B超回报:宫内早孕6+周,胎芽0.75cm,可见胎心搏动。血hCG:13500miu/Ml,孕酮:20.18ng/mL。结合病史廖女士停经1月余最近1周淋漓出血和查体宫颈口未开,子宫孕6+周大小,廖女士的诊断为:早孕6+周,先兆流产。
我给廖女士开了天然的孕激素口服保胎,并叮嘱她避免劳累、禁止性生活;1~2周门诊复查;继续补充叶酸0.4~0.8 mg/d至孕3个月,有条件者可继续服用含叶酸的复合维生素;避免接触有毒有害物质(如放射线、高温、铅、汞、苯、砷、农药等);避免密切接触宠物;慎用药物,避免使用可能影响胎儿正常发育的药物;改变不良的生活习惯(如吸烟、酗酒、吸毒等)及生活方式;避免高强度的工作、高噪音环境和家庭暴力;保持情绪舒畅,解除精神压力;出血多、腹痛加重等不舒服随时就诊。

听了我的嘱咐,廖女士笑着说:“付医生,我一直关注你的公众号,叶酸提前2个月就吃上了,早孕期的注意事项我也在你发的文章中看到了,你说的我都记住了,你放心吧,我会按时吃药及按时复查的。”
10天后,廖女士过来复查,她笑着说吃完药2天就不出血了,肚子也不痛了。
复查盆腔B超回来,结果却让人大吃一惊,宫内早孕7+周,胎芽1.4cm,未见明显胎心搏动,胎停育。
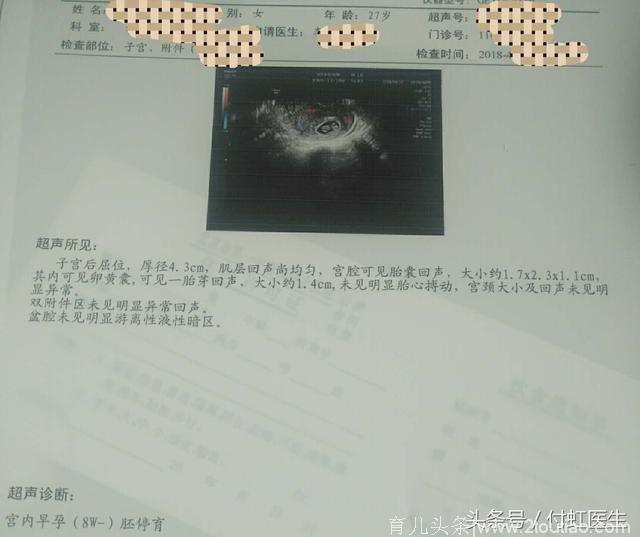
“付医生,我怎么会流产了?上次B超我都有胎心了,这次回家我也是乖乖的听您的话吃药保胎、注意休息没有性生活,我的心情也很舒畅,这是怎么回事呀?”廖女士说着话,眼泪流了出来。
我给廖女士拿了纸巾擦眼泪,认真的给她讲解她为什么没有保住宝宝。

早期流产,也就是妊娠12周前终止者,多为染色体异常、内分泌异常、生殖免疫紊乱、感染以及血栓前状态所致。其中胚胎或胎儿染色体异常是早期流产最常见的原因,约占50%~60%。
晚期流产,也就是妊娠12周至不足28周终止者,伴随胚胎停止发育者,多见于血栓前状态、感染等;晚期流产但胚胎新鲜者,多数是由于子宫畸形、宫颈机能不全等解剖因素所致。
说到保胎,美国《威廉姆斯妇科学》中指出:对于先兆流产,无有效的治疗措施。对于初次妊娠先兆流产者,多考虑自然淘汰所致,无需进行过于积极的治疗如勉强保胎。
廖女士上次的诊断为先兆流产,符合保胎指证,保胎的治疗包括对孕激素水平低者可以进行孕激素治疗,我给她开了天然的孕激素口服保胎,同时严密监测hCG水平,定期复查B超(1~2周),以便明确保胎措施是否有效。
那么廖女士B超已经发现了胎心,她的腹痛、阴道出血都消失了,为什么保胎还是失败了呢?
如果在妊娠前半期出现血性阴道分泌物或是阴道流血,且宫颈外口关闭时,B超提示宫内早孕,临床上可诊断为先兆流产。
早期妊娠期间,20%~25%的女性表现为阴道少量或大量出血可持续数日或数周,其中一半的妊娠最终以流产告终,在能检测到胚胎心管搏动的患者中流产风险有所下降。
也就是说,虽然出现了胎心的先兆流产,出现流产的风险会下降,但并不是绝对会保胎成功。
当然了,患者腹痛消失、阴道出血停止也不是保胎成功的标志,重要的还是需要通过B超必要时辅助血hCG的结果综合判断。
对于初次妊娠出现先兆流产或仅有1次的流产史的患者,比如廖女士,可认为此次妊娠失败多是由于胚胎异常自然淘汰所致,无需勉强保胎或给于特殊的检查。
但对于复发性流产(自然流产大于2次)患者,则必须对各种可能的病因进行全面排查,并根据病因进行针对性治疗。
“付医生,那我下次备孕需要做什么检查吗?”
廖女士本次发生了胎停育,需要完善相关化验检查,然后我安排她住院治疗,手术终止。
治疗结束后,廖女士复查正常后,可以等待3~6个月,让子宫得到恢复,再次备孕。因为廖女士只发生了一次自然流产,下次备孕无需特殊的检查,只需要一般的体检。
《孕前和孕期保健指南(2018)》中对计划妊娠的夫妇行孕前健康教育及指导,主要内容包括:
(1)有准备、有计划地妊娠,尽量避免高龄妊娠。
(2)合理营养,控制体质量增加。

(3)补充叶酸0.4~0.8 mg/d,或含叶酸的复合维生素。既往生育过神经管缺陷(NTD)儿的孕妇,则需每天补充叶酸4 mg。
(4)有遗传病、慢性疾病和传染病而准备妊娠的妇女,应予以评估并指导。
(5)合理用药,避免使用可能影响胎儿正常发育的药物。
(6)避免接触生活及职业环境中的有毒有害物质(如放射线、高温、铅、汞、苯、砷、农药等),避免密切接触宠物。
(7)改变不良的生活习惯(如吸烟、酗酒、吸毒等)及生活方式;避免高强度的工作、高噪音环境和家庭暴力。
(8)保持心理健康,解除精神压力,预防孕期及产后心理问题的发生。
(9)合理选择运动方式。
针对所有计划妊娠的夫妇,常规保健如下:
1. 评估孕前高危因素:
(1)询问计划妊娠夫妇的健康状况。
(2)评估既往慢性疾病史、家族史和遗传病史,不宜妊娠者应及时告之。
(3)详细了解不良孕产史和前次分娩史,是否为瘢痕子宫。
(4)生活方式、饮食营养、职业状况及工作环境、运动(劳动)情况、家庭暴力、人际关系等。
2. 体格检查:
(1)全面体格检查,包括心肺听诊;
(2)测量血压、体质量,计算体质指数(BMI);
(3)常规妇科检查。
必查项目包括以下项目:
(1)血常规;(2)尿常规;(3)血型(ABO和Rh血型);(4)肝功能;(5)肾功能;(6)空腹血糖水平;(7)HBsAg筛查;(8)梅毒血清抗体筛查;(9)HIV筛查;(10)地中海贫血筛查(广东、广西、海南、湖南、湖北、四川、重庆等地区)。
备查项目包括以下:
(1)子宫颈细胞学检查(1年内未查者);(2)TORCH筛查[1-6,9-10];(3)阴道分泌物检查(常规检查,及淋球菌、沙眼衣原体检查);(4)甲状腺功能检测[17-18];(5)75 g口服葡萄糖耐量试验(OGTT),针对高危妇女;(6)血脂水平检查;(7)妇科超声检查;(8)心电图检查;(9)胸部X线检查。
对于廖女士,如果还想补充什么特殊的检查,可以建议她在经期的2~4天空腹抽血查性激素,判断卵巢的储备功能以及有无多囊卵巢综合症、高泌乳素血症等影响怀孕和可能导致流产的内分泌疾病。

文献来源:1、《中华妇产科学》第三版,主编曹泽毅。
2、《妇产科学》第8版,主编谢幸 苟文丽。
3、《孕前和孕期保健指南(2018)》。
4、《威廉姆斯妇科学》2011年第一版。
(【付虹医生】系头条号签约作者,本文为原创文章,首发于今日头条号,图片来源于网络,不做商业用途。免责声明:本文内容仅供参考,不做诊断、用药和使用的根据,不能替代医生和其他医务人员的诊断、治疗及建议,如有身体不适,请及时就医。)





-XT.jpg)


