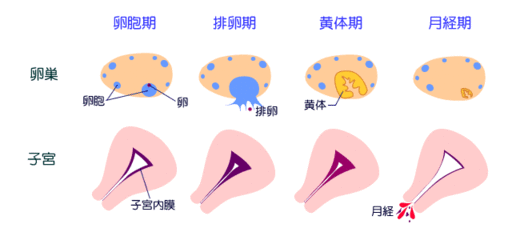
月经是指伴随卵巢周期性排卵而出现的子宫内膜周期性脱落及出血,伴随着卵巢的周期性变化,子宫内膜也产生相应的周期性变化。在月经周期的不同阶段,女性的激素值也不是一成不变的,而是在上级卵巢的指令下,相应的激素动态的变化,增加或减少并相互配合,导致子宫内膜发生增生、分泌期的变幻,导致出现排卵,如果受精就形成受精卵,如果没有受精,相应的雌孕激素撤退,子宫内膜崩盘而出现月经来潮。
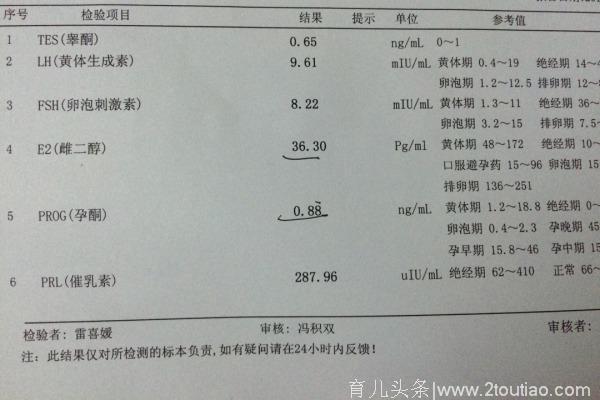
常说到性激素六项,到底是哪6项呢?①FSH—促卵泡激素,也叫做卵泡刺激素;②LH—黄体生成素;③PRL—催乳素;④E2—雌二醇;⑤T—睾酮;⑥P—孕酮。这位朋友是在月经的第三天抽血查女性激素,这个时间段就是月经周期的卵泡期。
因为在月经周期的不同时期其中四项激素(FSH—促卵泡激素,也叫做卵泡刺激素;LH—黄体生成素;E2—雌二醇; P—孕酮)都会发生剧烈的变化,测定的数值意义也不同,因此将月经3-5天测定的激素定义为基础状态的激素。一般情况下,在月经第三天抽血来判断女性内分泌轴的功能状态。

雌二醇E2:基础值为20-45pg/ml。高促性素性闭经和低促性性闭经都会导致雌二醇下降。持续低于25 pg/ml,会出现出汗潮热、骨质疏松、阴道萎缩等症状。当卵巢功能不全,但尚未完全衰退时,E2水平反而会增高。因此多次基础状态下,E2>80 pg/ml,要考虑卵巢功能不全的可能。
这位读者的E2为36.3 pg/ml,属于正常。
测定E2更重要的意义在于排卵期,尤其是在促排卵时。当一个卵泡成熟时(直径达18mm),E2水平约300 pg/ml,此时需要停止应用促卵泡素,而应注射绒毛膜促性腺激素,促进卵泡的排出。
孕酮P:高峰在排卵后一周,黄体中期(月经周期28日的妇女为月经第21日)P>16nmol/L (5ng/ml)提示排卵。若孕酮水平符合排卵,而无其他原因的不孕患者,需配合B超观察卵泡发育及排卵过程,除外未破裂卵泡黄素化综合征。另外,血孕酮水平也可以用于观察促排卵药物的效果(多个黄体使孕酮水平升高)。如果P>15ng/L,可以说明怀孕了。当P>25ng/L,说明胚胎发育良好。
而在月经第三天测定基础激素如果测定P通常非常低,比如这位读者孕酮的数值为0.88 ng/ml,能说明她孕酮水平低吗?不能说明,因为在早卵泡期的时候,孕酮的水平本来就是低的,如这位患者化验单上提供的卵泡期孕酮的正常水平就是0.4~2.3,0.88就位于这个正常的范围内。因此一般情况下基础状态的P通常无意义。
如果基础状态下孕酮增高,也就是经期2~5天这个时间段孕酮增高,反而说明是不正常的,可能说明有黄体萎缩不全。
孕酮低可以怀孕吗?

更准确的说法是,黄体是甾体激素的主要来源,正常的黄体功能是维持妊娠所必需的重要环节。黄体功能不全会导致正常妊娠难以维持。
黄体功能不全在1949年由Jones首先提出,指排卵后黄体发育不良,分泌的孕激素不足或黄体过早退化,导致子宫内膜分泌反应性降低,与不孕或流产密切相关。黄体功能不全的病因至今尚不完全清楚,目前临床常用的判定方法包括基础体温测定、子宫内膜活检及黄体中期孕激素水平的测定。目前认为,排卵后的第5天、第7天、第9天,同一时间测定血清孕酮水平,若平均值<15ug/L,则可诊断黄体功能不全。或孕10周前P﹤47.7nmol/L(15ng/ml)为诊断黄体功能不全(LPD)的标准。育龄期女性、自然周期黄体功能不全发生率为3%~10%。而在促排卵周期,由于多个黄体同时发育,分泌远超过生理剂量的雌、孕激素,通过负反馈抑制LH分泌,从而导致黄体功能不全,其发生率几乎为100%。
黄体支持与孕激素补充的适应证:
1.应用超促排卵方案进行IVE-ET助孕治疗,ET后内源性黄体功能不全;
2.自然周期FET,部分妇女存在自身黄体功能不全的可能;
3.促排卵周期FET,存在潜在的内源性黄体功能不全;
4.人工周期FET,使用外源性雌、孕激素完全替代黄体功能;
5.既往有复发性流产病史;
6.先兆流产。
黄体支持与孕激素补充的禁忌证
1.存在或怀疑发生动静脉血栓,有静脉炎、脑中风等既往病史患者应慎用;
2.乳腺恶性肿瘤或生殖器激素依赖性肿瘤有明确孕激素治疗禁忌证患者;
3.黄体酮过敏者。
主要参考文献:
1.八年制《妇产科学》
2.《协和妇产科临床备忘录》
3. 《黄体支持与孕激素补充共识》”《生殖与避孕》杂志,2015年。


-jT.jpg)

-1K.jpeg)