子宫移植团队成员和新生儿。图自CNN
据CNN报道,知名医学杂志《柳叶刀》12月4日发表了一个新研究案例:一个天生无子宫的母亲,在接受子宫移植后成功诞下一名女婴,而该子宫来自一名捐赠器官的死者。
目前,全球从活体捐赠者移植子宫并成功生育的案例已有十几例。但从死者身上移植子宫,此前在美国、捷克和土耳其共计10次尝试,均告失败。因此,有专家指出,该案例不仅是器官捐赠领域的突破,更是生育医疗领域的突破。
将近一年后,案例中的母女二人均非常健康。该移植团队首席医生、巴西圣保罗大学医学院达尼医生(Dani Ejzenberg)称,这为那些没有家人朋友可捐赠子宫的病人带来了希望。
伦敦国王学院产科教授安德鲁·先南指出,这起案例开启了女性死后捐赠子宫的可能性,而那些子宫性不育的女性不用只依赖活体捐赠、代孕或收养,有可能多一种选择。
移植死者子宫成功产子
据报道,这名接受子宫移植的32岁女性,因先天性无阴道及阴道部份缺损,天生子宫缺失。这是一种罕见的基因突变,会造成人体出现阴道及子宫完全或部分缺失,而卵巢功能则正常。
在移植手术前数月,医疗团队先通过试管婴儿技术,为该女性准备了8个高质量的胚胎,等待子宫移植后植入。
2016年9月,这名女性接受了子宫移植手术,捐赠者为一名死于中风的45岁女性。在持续了10个多小时中,医生需要将捐赠的子宫和接受移植者的阴道、动脉、静脉和韧带连接起来。此后8天时间里,接受移植者接受了5种免疫抑制药物治疗,以控制身体对移植器官的排异。
移植手术5个月后,该女子没有出现排异的迹象。经过7个月的严密监测后,医生为其植入了一枚受精卵子。
而在此前的案例中,受精卵的植入都是在子宫移植后一年才进行,但由于排异的风险可能会随时间的推移增加,手术团队缩短了等待时间,同时也减少了医疗花费。

超声波图显示胎儿在移植子宫里正常发育。图自CNN
受精卵子植入10天后,这名女性被确认怀孕。整个孕期,所有常规测试都显示胎儿一切正常。除了因肾感染做了32周抗生素治疗,孕妇并未产生任何问题,同时继续接受预防子宫排异的免疫抑制治疗。
2017年12月15日,在怀孕35周零3天后,产妇产下了一名6磅重的女婴。达尼医生解释说,免疫抑制治疗存在限制胎儿生长的风险,因此建议子宫移植产妇在34到36周期间生产。
孩子降生后,女子体内移植的子宫被移除,不需要继续服用抗排异药物。此时,移植的子宫没有排异迹象,只有怀孕造成的常规改变。母女俩三天后就出院了。目前二人均非常健康,暂无任何并发症或异常。
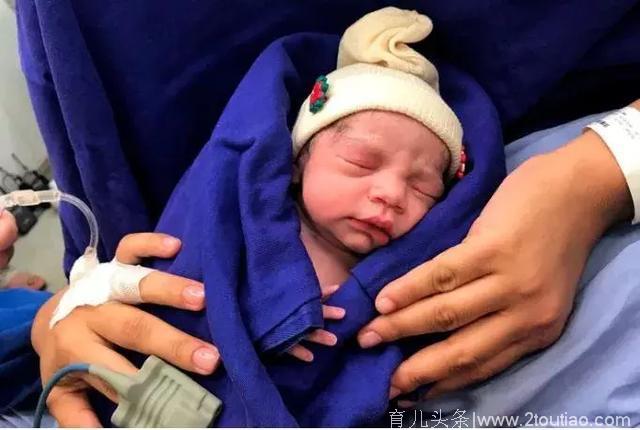
目前母女非常健康,暂无任何并发症或异常。美联社
全球首例 突破意义重大
在上述案例中,巴西医疗团队是按照子宫移植先驱、瑞典哥德堡大学马茨·布兰斯特罗姆医生建立的规范进行操作。2013年,布兰斯特罗姆医生进行了全球首例成功的子宫移植手术,他目前已经帮助那些获得子宫移植的女性生下了8个孩子。
目前,子宫移植生育的案例还包括两个出生于美国得州的婴儿,以及另一个出生于塞尔维亚的婴儿。而这11个案例全都是活体捐赠器官。
2016年,美国克利夫兰诊所的医生从一名死者身上进行子宫移植,但发生感染而失败。
“巴西团队证明,从死者身上移植器官是完全可能的。”参与克利夫兰移植案例的托马索·法尔科内医生称:“这将使人们得到比预期更多的移植器官。”
获得活体捐赠通常很困难,安排手术也存在挑战。遗体捐赠除了能提供更多器官来源,还有多种好处。达尼医生指出,采用遗体捐赠者器官,首先可以降低风险,因为死者已不存在风险;同时捐赠者不需要手术及住院,还可以降低医疗花费。
法尔科内医生说,上述案例中,捐赠的子宫冷藏保存了近8个小时,还成功实现移植及生育,说明子宫的复原能力强大。活体捐赠器官的平均保存时间为2小时,而此次新研究证明,子宫在冷藏、无氧保存下至少可达到8小时。
该案例还可以帮助解决很多关于怀孕的悬而未决的疑问,比如胚胎如何着床。该研究案例联合作者凯撒·迪亚兹医生称:“这次移植将有助于我们了解胚胎着床,及怀孕的每个阶段。”还有专家指出,这个技术从理论上说还可以用在变性女性身上,使其可以生育。
不过,美国生殖医学学会指出,这种手术仍具有“实验”性质。生殖医疗公司IVI-RMA Global的专家也指出,在大规模应用以前,这种医疗手段还需要再优化,还有更多研究需要完成。
而布兰斯特罗姆医生对未来充满希望。他相信,未来的移植不仅会创造新生命,还会“极大提高父母及祖父母的生活质量”。
编译自 CNN、美联社、《卫报》
红星新闻记者丨林容 编译


-fu.jpg)
-SX.jpeg)