很多孕妇始终搞不明白的孕期检查时刻表!有不少孕妇都生二胎了,可还是糊里糊涂的。那么,下面就给孕妈们梳理一下孕期产检的时间表。

首先从发现怀孕开始,就应该到正规医院进行孕检,确定宫内还是宫外妊娠,并合理继续补充叶酸。
6~8周超声波检查胎儿是否有胎芽胎心。高龄或者有过流产史的孕妈需要加查血孕酮、HCG水平。
怀孕10-12周建立妊娠期保健手册,确定孕周、推算预产期、评估妊娠期高危因素、血压、体重指数、胎心率、血常规、尿常规、血型(ABO和Rh)、空腹血糖、肝功能和肾功能、乙型肝炎病毒表面抗原、梅毒螺旋体、寄生虫检查、HIV筛查、心电图、B超等。
11~14周通过B超测定胎儿颈项透明带厚度。
15~20周进行唐氏筛查,确定孕妈生出唐氏儿的危险性。
21~24周 四维彩超排除胎儿畸形,四维彩超可以实时观察胎儿动态的活动图像。
24~28周 妊娠糖尿病筛查,妊娠糖尿病是孕前未患糖尿病,怀孕后出现糖耐量异常的现象。
29~32周妊娠高血压综合征筛查,需要做的检查:血液检查,肝肾功能,尿液检查,眼底检查,心电图,胎心监护等。
33~34周 B超评估胎儿体重,胎心监护。
35~36周阴道分泌物检查,主要是检查阴道中是否有细菌感染,来确定分娩方式,如果感染严重只能剖宫产。
37周胎心监护,测胎心率,测量骨盆。决定分娩方式。
38~40周临产检查,超声估计胎儿大小和羊水量,评估宫颈条件,随时准备生产。
总之一定要到正规的医疗场所按照诊疗常规进行规律的产检,规律的产检会降低很多风险。
产检是每个孕妇孕期的必备的科目,但是在产检中也常常出现一些问题,孕妈们要避免如下误区。
错误认识一:孕早期不必到医院检查
很多新晋准父母,常常不重视孕早期保健,妻子出现停经后,就自行到药房买个验尿棒,看看是怀孕了就行,一直等到 16、17周才到医院检查。
正确观念与做法:
孕早期 (妊娠 12周以内 )是一个非常重要的阶段,这时到医院做检查主要包括:
1、经医院检测确实是怀孕了;
2、测量基础血压,孕早期或者未孕时的血压,对于妊娠中晚期的血压升高程度的判断有非常重要的参考意义;
3、测量基础体重,医生可以根据孕妇的基础体重来进行营养指导,帮助孕妇在孕期控制好体重,使宝宝健康发育;
4、必要的时候,进行 B超检查,排除宫外孕。一些女性停经后出现少量阴道流血,以为是先兆流产,盲目保胎,最后出现宫外孕破裂、腹腔大出血等危及生命的症状。
5、了解基础疾病史,妇女在妊娠前已经患有的疾病,如心脏病、高血压、糖尿病、慢性肝炎等,均有可能影响孕期母胎安全,因此怀孕初期,应让医生充分了解孕妇的基础病史,进行认真的评估,对妊娠做出最合理的指导。
错误认识二:产前检查不能做妇检
我国的女性常常认为妇科检查可以导致流产而拒绝妇检,而在国外,妇科检查是孕早期保健中的必检项目。
正确观念与做法:
1、这里所说的妇科检查是指阴道检查和妇科内检 (双合诊、三合诊 ) 。
2、孕早期妇检很重要,主要包括排除生殖道感染、宫颈赘生物、宫颈恶性肿瘤、盆腔病变等,同时也是排除宫外孕的重要措施。
3、此外,越来越多的孕妇接受了在孕期进行宫颈细胞学和宫颈 HPV检查,也
帮助了很多有宫颈癌癌前病变的妇女在分娩后得到了及时的治疗。

错误认识三:产前筛查能排除胎儿所有出生缺陷
很多的准爸妈对于产前筛查寄予了极高的期望值,认为只要做了产前检查、做了 B超就一定可以排除胎儿异常。
正确观念与做法:
1、事实上,产前检查和 B超不是万能的。透过超声检查可以协助医师了解子宫内胎儿的状况,但是却无法得知,胎儿的智力、视力或听力等生理功能是否正常的信息。
2、另外,如果是由于基因、染色体的异常所造成的病变,也无从通过 B超检查得知。
3、产前超声检查的目的是尽早发现可治疗的胎儿异常,并给予适当的产前咨询。产检时使用超声检查,只是一种筛检方式,而非最终的诊断,一般有异场☆况,可以被超声筛检出来的几率也只有 80%。其原因要归咎于超声的特性,以及胎儿的成长状况。
4、超声是一种耳朵听不见的声波,必须透过水当作介质,并且无法穿透骨头,若是脂肪较厚亦会妨碍检查。
5、此外超声的分辨率,无法辨识出胎儿微小的缺陷。例如:较小的心室中隔缺损或动脉弓狭窄,不易由超声诊断。又如神经管缺损通常位于尾脊皮肤的小破洞,产前也不容易发现。
错误认识四:产前检查次数和间隔是随意的
有些孕妇总是以不想动、天气不好、产检没啥作用等理由擅自修改医生安排的产检计划,结果我们经常在门诊见到,两个月没来产检的孕妇胎儿发育迟缓,比正常孕周小 1个月,或孕妇血压升高危及母儿安全等现象。
而有些孕妇又会特别紧张,在医生两次预约之间自行增加产检次数,或者今天在 A医院产检,明天在 B医院产检,事实上,这也是不必要的。世界卫生组织和我国的一些专家的研究均显示,额外地增加产检次数,并不能改善妊娠的结局。
经过全球对过去 100年围产保健的经验总结,不同的国家根据自己的国情、医疗技术的发展水平制定出了相应的产前检查方案,包括初次产前检查的孕周以及以后各次产检的间隔等。
这样的安排,更好地监测胎儿的生长发育和母亲的生理状况,从而判断是否适宜继续妊娠,评估妊娠的安全性。
错误认识五:20-24周应该照高层次超声波
不是每一个人都需要照高层次超声波的,只有一些特殊族群才会建议照高层次超声波,例如有危险因子的准妈妈 (有慢性疾病包括高血压、糖尿病、有免疫系统问题、遗传性的家族疾病、高龄产妇、前一胎曾发生问题者等状况的准妈妈 ) ,才会建议照高层次超声波。
而且,初级超声波大概都是检查胎盘位置对不对、羊水量正不正常、胎儿大小、头围、腹围以及看一下脸、嘴巴、四肢有无重大缺陷。
正确观念与做法:
低于 1/4的人才会需要照高层次超声波。一般超声波至多可筛查 60%的缺陷,而高层次超声波至多能筛查 80%的胎儿重大缺陷。没有异常状况也可以照,只是意义不大。
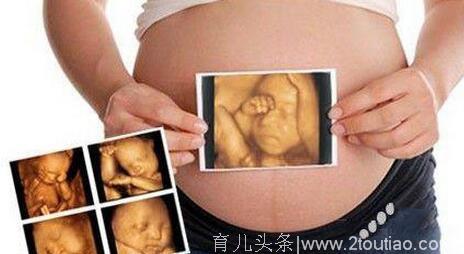
错误认识六:3D、4D影像比 2D清晰,判读性高
实际上,2D对于诊断及判读胎儿畸型的功能比 3D、4D还要高。
3D、4D相对不具有判读功能,至多只是辅助 2D的判读,例如 2D高层次超声波看到兔唇,3D可以看唇劣的深度,单纯的额裂就没有办法从 3D中看出。
3D、4D对某些心脏的异常有帮助,4D可以将整个血流分支有没有缺陷显现出来。 3D、4D是由多张 2D影像重新组合的一张影相图,要判读胎儿状况还是必须通过 2D,直接透视胎儿的器官及内脏。
3D、4D比较不具有诊断功能,大部分是看外观,给准爸妈娱乐留纪念用的。
错误认识七:产检正常,生产的时候必然安全
生产时候有必然的风险,怀孕过程的产检都没问题,也不代表生产的时候就会一切顺利。
怀孕生产的徵兆,待产的过程会出现许多紧急状况,如胎盘剥离、脐带绕颈或压迫、吸入胎便、胎儿心跳不正常、胎儿窘迫等,很多紧急状况都是等到产痛开始后才会发生,必需要做紧急处理。产痛以后的状况是在生产当时才有变化,并不是之前可以预测的。
错误认识八:前一胎剖腹,下一胎也要剖腹

瑞和妇产医院产科门诊主任杨兰英主任医师:第二胎的生产方式需视准妈妈的具体状况而定。满足以下条件的孕妈是可以一剖二顺的↓↓
1、二胎怀孕时间距离首次产子2年以上
以前剖腹产的次数和距离现在怀孕的时间是个关键的因素。如果只有一次剖腹产史,那么可以考虑自然分娩。如果有2次甚至更多的剖腹产史,那么在目前的医学水平下只能再剖腹产了。
对于剖腹产的孕妇,下次怀孕建议是2年以后,以保证子宫能充分的愈合。如果术后时间不足2年,不考虑自然分娩。
2、胎儿大小
胎儿大小预估4KG以下,一般临床认为胎儿的重量越大,对于分娩所需要的产力越大,在这种情况下,因此导致的疤痕性子宫破裂的风险也就越大。
3、以前剖腹产的原因
如果以前是因为骨盆小这种不可改变的因素,那么现在肯定还要剖腹产。如果以前是因为胎儿大、胎位异常等因素做的剖腹产,那么这次怀孕还得看这些因素是否存在。
假如上次剖腹产的原因这一次还存在,那么当然只能再次剖腹产;如果上次的原因这一次不存在了,可以考虑自然分娩。
4、上次手术的方式
大家可能不知道,剖腹产有好几种方式。目前最常用的方式是“子宫下段横切口”术式,还有一种叫“古典式”剖宫产,也就是子宫体纵切口术式。一般说来,“古典式”剖宫产不考虑自然分娩,只有“子宫下段横切口”的术式才考虑。幸好目前绝大多数剖宫产都是横切口术式。
5、上次术后恢复情况
手术后切口的恢复程度也是重要的考虑因素。如果手术后曾经发生过切口愈合不良、子宫复旧差、甚至子宫切口裂开等并发症,那么再次妊娠后发生子宫破裂的风险是比较高的,不应该考虑自然分娩。
只有那些术后子宫疤痕愈合良好,本次怀孕时B超检测子宫瘢痕连续性完整、没有薄弱区域的孕妇才能考虑自然分娩。
在医生眼里,最适宜剖腹产的孕妇是:上一次宫口已经开全了,或者经过了充分的生产过程,最后转为剖腹产的那些孕妇。如果上一次怀孕没有经过充分的试产而是直接就选择了剖腹产,那么这次怀孕需要经过慎重评估以后进行试产。
6、胎位情况
胎位必须为头位的标准顺产胎位,胎儿没有脐带绕颈、缺氧等胎内窘迫的预兆;
7、产妇自身条件
这应该是是一种综合生理条件,比如血压、血糖、体重指标、年龄等综合指数。
妈妈的体质指数(BMI)最好小于30 kg/m2,年龄最好在35岁以下。这些都是提高二胎顺产率的重要秘诀哦。
所以,妈妈们在孕期一定要管理好自己的体重,一旦超重,或宝宝太大,恐怕就很难实现顺产了。
廊坊瑞和妇产医院提醒:身体健康的正常孕妇的产检参考此文即可,合并其他疾病的孕妇请咨询产科医生。另外,孕妈们平时要多注意饮食,定期到正规医院进行检查,然后根据医生的意见再用药治疗。





-xd.jpg)

-e0.png)