作为产科中最常见的手术,会阴侧切在新法接生中使用最广。但微信上曾有篇帖子,将会阴侧切作为产科医师集体残害妇女的“罪证”贴出来,传播甚广。更有女生看了帖子后,对生育产生恐惧。
所谓“会阴侧切”,是指在第二产程过程(指宫口开全到胎儿娩出这个阶段)中,因某些医学需要对会阴部的阴道侧壁进行切开的手术。在国外,会阴切开有正中切开和侧切两种,而国内基本上都是侧切,很少有正中切开。因此,如果没有特别说明,本文一律指侧切。侧切时剪刀方向是斜的,从而避开了肛门,这样切口与阴道侧壁之间就有了一个夹角。由于第二产程过程中,患者的疼痛处于最强烈阶段,对其它疼痛不再敏感,很多医院手术时不使用麻药,患者当时也的确感受不到侧切的痛。但在胎儿娩出后,分娩的疼痛消失或减少,医生缝合侧切伤口时会有强烈的痛感,因此,国内越来越多的医师也开始在切开前使用局麻。
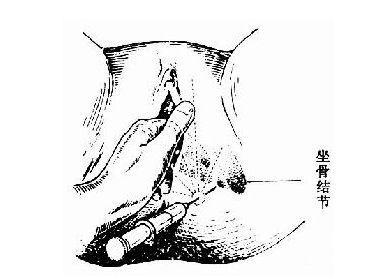
1.麻醉:一般采用会阴神经阻滞麻醉,也有的医院不给麻醉
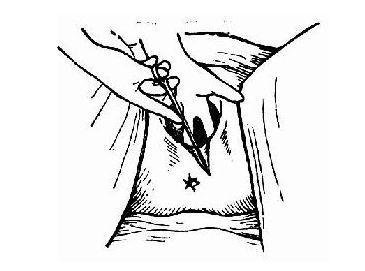
2. 切开:一般在剥露后进行,注意剪刀的方向。如果直接对准肛门,就是正中切开。
会阴侧切术的目的是预防软产道损伤。在分娩过程中,阴道粘膜、粘膜下方的肌肉尤其是肛门括约肌都有可能撕裂,预防性切开会阴就使得软产道扩大,避免胎头娩出时损伤会阴。这个手术一般由助产士或者产科医师完成,实施侧切后人为地扩大了产道,胎儿娩出更容易,伤口更整齐,这样伤口更加容易对齐和缝合,也避免了伤及肌肉,尤其是避免了伤及肛门括约肌,保护了妇女的身心健康。

3.缝合:因为会阴切开的伤口比较整齐,所以缝合起来就非常容易,组织对合得好,一般不留疤痕。
说明:本文的所有图片都选择自网络,本人重新对图片做了说明。
但是,会阴侧切的指证目前还有一定的争议,有些指证在学术界没有形成共识。一般认为,在胎儿过大、会阴肌肉弹性差、需要使用产钳或者吸引器助产、生殖道疤痕(如接受过“割礼”)、胎儿有宫内缺氧或者产妇有心脏病需要立即终止妊娠、肩难产时,需要进行会阴切开。这些指证中,有些指证是有争议的。比如肩难产时,胎肩是卡在骨产道上,切开软产道并不能解决肩难产的问题,所以不主张切开;但反对的观点认为,虽然侧切本身不解决肩难产,但侧切后助产士或接产医师有了更多的操作空间,因此肩难产时应该侧切。
虽然医师侧切的目的在于减轻会阴损伤、减少肛门括约肌损伤、减少产时出血、保护新生儿,将产后盆底功能障碍降低到最低程度,但有研究表明,会阴侧切手术本身也可以引起这些问题,甚至有研究表明,自然撕裂所产生的损伤更小。因此,2010年以后,国际上有专家呼吁放弃常规侧切,仅对有强烈指证的患者进行侧切。
从上世纪60年代起,大部分欧洲国家、澳大利亚、加拿大、美国已经放弃了常规侧切,还有些国家如波兰、保加利亚、印度、卡塔尔等,保留了常规侧切。在南美国家,会阴切开十分普遍,侧切率高达90%。美国虽然放弃了常规侧切,但1979年的侧切率为56%,1997年的侧切率为31%。说明即使放弃了常规侧切,这个手术的实施率还是很高,绝对不是妖魔化文章中所说的不进行侧切。
会阴切开术可引起排便困难、疼痛,甚至性交痛,严重时也会损伤肛门括约肌,施行正中切开术时尤其如此。好在我国医院很少进行正中切开,一般都是侧切。由于我国规定会阴撕裂III°、IV°算医疗差错甚至医疗事故,因此,预防性侧切在我国的确曾经比较普遍。所谓III°会阴撕裂,是指会阴损伤中合并了肛门括约肌损伤,IV°更加严重,指合并有直肠损伤。这些损伤发生后,患者会有大便失禁。由于肛门括约肌损伤在第二产程延长、难产或产钳助产时,很容易发生,又无法设计随机对照研究,所以有人认为侧切对保护肛门括约肌的作用是无法预测的。
很多女性对侧切是否会影响性生活很关心。这个问题在学术界的研究的确不够。少许研究表明侧切后12-18个月,性生活时会感到疼痛,但对性唤醒和高潮没有任何负面影响。不过学术界的确应该对这类问题加以更多的关注。
如果不侧切,发生了会阴损伤,会对患者有多大的伤害?这里有两个例子:有位护士长的婆婆大便失禁,请我检查。老太患有老年痴呆,最小的儿子当时已42岁。在痴呆后这位媳妇才发现老太大便失禁。检查后发现是陈旧性会阴裂伤III°,大便失禁已至少42年。术后我与她的长女交谈,她仔细回忆,才想起来其母亲从来不跟她们一起洗澡,也不让她们接触她的内衣内裤,可见老人遭受了至少42年的折磨。另外一个案例更加奇葩:一位护士的母亲大便失禁30多年,是会阴损伤伴有直肠损伤,在好几家大医院看过几次,竟然没有医生愿意给她做手术,说做不了。那些年没有纸尿裤,一位母亲几十年如一日,浸泡在大便中,其情其境绝非一般人可以想象得出来。
会阴切与不切是个学术问题,不应该成为妖魔化医学界的手段。在我刚参加工作时,当时的侧切率高达90%。现在,我科的会阴侧切率为17.6%,未侧切产妇基本上都有I°撕裂(指仅有粘膜撕裂,是最轻微的损伤),没有II°、III°或IV°撕裂,目前很多医院都是如此。



-K1.jpg)
-Lr.jpeg)


