本文来源:健康世界
高龄、高糖、高血压、超重,这些危险因素导致的高妊娠失败率,是困扰高龄孕妇和产科医生的一大难题。因病情错综复杂、治疗棘手,特别需要孕妇的耐心和坚持,更需要专科医师精心的保健和治疗。笔者从一个特殊病例中体会到,其中控制高血糖可能会成为治疗的一个突破口。
反复妊娠失败的不幸母亲
孕妇小范,早在2008年7月,28岁的她第一次妊娠,但在妊娠29周时因高血压、子痫前期剖宫产分娩,3天后新生儿死亡,术后血压恢复正常。两年后,小范又怀孕了,却在怀孕50天时自然流产。这次询问病史,得知其父亲为糖尿病,但无高血压及其他家族遗传病史。
2011年,31岁的小范再次怀孕,但此时她的体形已经属于肥胖,体重指数达29.9千克/平方米。虽然给予定期保健,但在孕21周时她的血压开始增高。孕24+2周,血压达150/90毫米汞柱,体重增长8千克,出现下肢浮肿,超声检查结果显示胎儿仅有孕21周大小。医生交代继续妊娠可能出现胎死宫内或威胁孕妇生命,建议终止妊娠。全家高度紧张,强烈要求继续治疗,曾因亲戚关系到二级医院住院治疗,给输液、补充能量,促进胎儿生长发育。孕25周做糖耐量试验:空腹血糖5.58毫摩尔/升,服糖后1小时血糖14毫摩尔/升,服糖后2小时血糖8.3毫摩尔/升。诊断糖尿病合并妊娠,因病情复杂,孕27周转诊到我院治疗。
充分了解孕妇小范的以往妊娠经历后,我院诊治医生立即调整方案,停止补液,开始饮食指导,应用胰岛素治疗。经过一段时间,血糖控制满意,但孕33周时,其高血压发展为重度子痫前期,血压极不稳定,肝区疼痛,出现HELLP综合征。于是在促胎肺成熟治疗完成后,为其进行了剖宫产,分娩一男婴,体重1050克,在新生儿科住院50天,出院时体重1900克。现健康状况良好。
产后随访:停用胰岛素,血压正常,口服葡萄糖耐量试验空腹6.1毫摩尔/升,2小时血糖11.1毫摩尔/升,尿蛋白(++),产后6个月保持健康生活理念,间断监测微量血糖,餐前血糖小于6.0毫摩尔/升,餐后2小时血糖小于8.0毫摩尔/升,母女健康。
2016年6月28日,是一个星期二,在笔者的专家门诊,一个熟悉的声音出现了:“张主任,我又怀孕了”。时隔4年,36岁的小范,精神面貌好,较前体重减轻。回想过去,她既往3次妊娠中,1次自然流产,2次子痫前期,2次剖宫产,现有一女健在。笔者问:“从您以往的情况看,怀孕还是比较危险的,您确定要继续吗?”孕妇小范斩钉截铁回答:“我相信在您的指导下,我控制好血压血糖,就能平安生产。”
于是和小范充分沟通后,我们尊重她的意见,立即给予其饮食调整,应用胰岛素控制血糖,孕期血糖控制尚好。在孕32+2周时其血压175/105毫米汞柱,开始应用降压药,但血压控制不满意,尿蛋白(+++)。对症治疗至孕34周,于2017年1月9日因子痫前期重度剖宫产分娩一男婴,新生儿体重2200克,母婴安好。
笔者将3次妊娠结局列表比较如下。
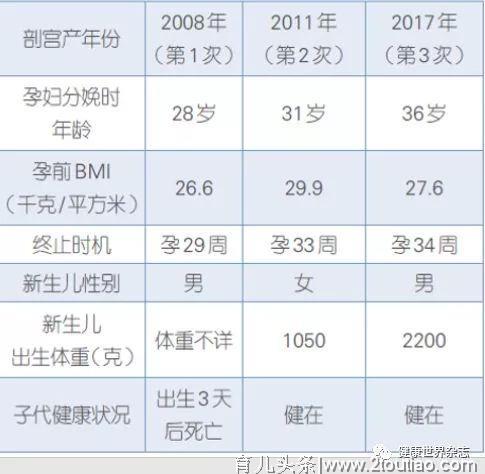
病案总结分析
妊娠成功的关键:孕妇前2次妊娠失败,第3次妊娠中期再次出现早发型子痫前期,胎儿发育迟缓,有专家建议终止妊娠,患者精神压力极大。加之选择低级别医院住院治疗继续妊娠,给出了错误的输液及补充能量治疗。但化验确诊为糖尿病合并妊娠时能够及时调整治疗方案,并转诊到中国妊娠糖尿病项目单位,在综合治疗的情况下,最终获得一个健康的女儿。所以在复杂的病例当中,可能血糖的管理会起到至关重要的作用。
健康知识的获得,增加了再次妊娠的信心。通过自身的坚持和专家的全方位治疗,第三次剖宫产分娩一男婴,家庭儿女双全。从三次有效妊娠结局来看,一次更比一次好,所以复杂妊娠需要专病医生的专案管理。
倡导各地区在区域内建立妊娠合并糖尿病临床研究中心,资源整合,利于民众的健康,也利于更好地开展科学研究。




-yQ.jpg)
